Diabetes
¿Qué es la diabetes mellitus?
La diabetes mellitus es una enfermedad que consiste en tener los niveles de glucosa elevados en sangre, hasta el punto de ser tóxicos para los distintos órganos del cuerpo. A largo plazo puede destruir los órganos y producir ceguera, fallo renal o infartos de cerebro y corazón entre otras complicaciones.
La diabetes mellitus se produce como consecuencia de un defecto en la secreción de insulina, en su acción o ambas cosas. Esto conlleva que la glucosa no pueda entrar en las células de organismo adecuadamente y se acumule en el torrente sanguíneo.
Existe un estadio previo que se conoce como prediabetes. La prediabetes consiste en tener niveles de glucosa elevados en sangre, pero en un rango que todavía no se considera tóxico para el organismo.
A diferencia de la diabetes, la prediabetes no requiere tratamiento médico. Sin embargo, es fundamental adoptar un estilo de vida muy saludable para prevenir que termine evolucionando hacia la diabetes mellitus.
Diagnóstico de diabetes
La diabetes mellitus puede producir síntomas como pérdida de peso, sed, hambre y aumento de la micción. El diagnóstico se realiza mediante un análisis de sangre en ayunas que incluya los niveles de glucosa y un parámetro llamado hemoglobina glicosilada.
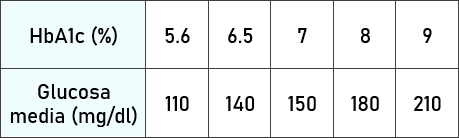
La hemoglobina glicosilada (HbA1c) es un parámetro de la analítica que nos permite estimar la glucemia media que ha tenido el paciente en los últimos 3 meses:
Tratamiento de diabetes
Nuestra prioridad es prevenir la aparición de complicaciones. Puedes obtener más información en el apartado de recursos útiles de esta pagina web, que puedes encontrar a continuación.
Recursos útiles sobre diabetes
Complicaciones crónicas de la diabetes
Guía de uso de insulina
Tratamiento de la hipoglucemia
Hoja de controles
Preguntas frecuentes
¿Cuál es la diferencia entre diabetes tipo 1 y tipo 2?
¿Cómo puedo saber si tengo resistencia a la insulina?
¿Cuándo debería ver a un endocrinólogo por diabetes?
¿Qué riesgos corro si no trato mi diabetes a tiempo?
¿Qué tipo de dieta me puede ayudar si tengo diabetes?
Una dieta rica en verduras, proteínas magras, grasas saludables y baja en azúcares refinados ayuda a controlar la glucosa. Lo ideal es recibir un plan nutricional personalizado según tu caso clínico, supervisado por un especialista.
¿Puedo controlar la diabetes sin medicamentos?
En algunos casos, especialmente en etapas iniciales, es posible controlar la diabetes tipo 2 con dieta, ejercicio y cambios en el estilo de vida. Sin embargo, siempre debe ser bajo supervisión médica para evitar riesgos.
